二宮和也主演「ブラックペアン」で話題の手術支援ロボット 直腸がん手術「第一人者」に聞く:ロボットとAIが変える「医師の働き方」(5/5 ページ)
AIの導入は医療にインパクトを与えるか
――将来はこのロボットにAI(人工知能)が搭載され、さらに進化するのか。
当然、AIが入ってくる。外科医に取って代わるのはまだ先だろうが、例えば、外科医が気を付けなければならない点などを、AIが指し示してくれるといったことが考えられる。経験あるドクターの指導方法をAIが学習していて、その指導方法を若手に教えることにより、初心者や経験のない外科医であっても、安全にロボット手術ができるようになる環境が期待される。
――ロボットの導入により、「医師の働き方」は変わってくるのか。
外科医よりも内科医の方が変わるのではないか。外科医の場合は、毎回異なる手術をしており、全く同一の手術は決してない。ロボットを使って自動的に同じ手術をするというハードルは、かなり高いのが実情だ。もちろんAIは入ってはくるだろうが、まだまだ手を動かさざるを得ない。
一方、内科医の場合、診断をするときには過去の画像データ、文献などを使うので、最適な情報を選んだり分析したりする際に、AIが大きくかかわってくるようになるのではないか。となると、内科医の場合、データに基づいた診断はAIに任せ、むしろ患者の悩みなどを、じっくり時間をかけて聞いて、AIの下した診断結果を参考にしながら、どのように治療するかを決める役割を担うことになりそうだ。
――患者に対してロボット手術を説明する際に、患者が不安に思うことはないか。
「ロボット」という名前が悪い。何でも完璧にやってくれそうなイメージがあるが、完璧ではない。ロボットは人間がやる手の動きを忠実にまねているだけで、あくまで動かすのは医師の側だ。患者に対しては、開腹、腹腔鏡、ロボットの3つの手術について丁寧に説明して、どの手術を選ぶかを尋ねる。
「どうしてもこれでやってくれ」という患者はいまは少ない。患者から聞かれると、「ロボットが良いです」と答えるが、それはこれまで600例以上、手術をやってきた自信があるからこそいえることだ。
――その自信を持つにはどうすればよいか。
数をこなすしかない。その治療成績を振り返り数値にして示すことで、良いデータを残せたことが分かり、自信につながる。手術はチームで実施しているので、チームとしてデータをきちんと出せた意味が大きい。
重要なのはロボットを操れる「外科医の養成」
以上が絹笠教授へのインタビュー内容だ。
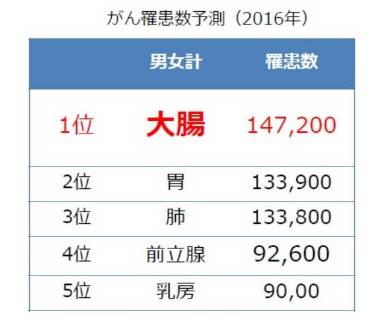
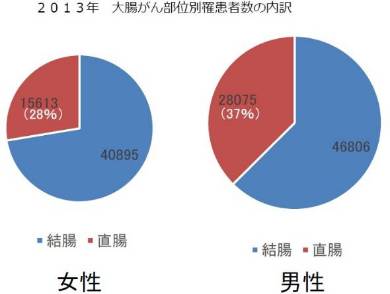
国立がん研究センターがん対策情報センターの予測によると、16年の日本人のがん患者は大腸がんが14万7200人で1位、次いで胃がん、肺がん、前立腺がん、乳がんの順。大腸がんのうち日本人は直腸がんの比率が高く、男性は37%、女性は28%を占める。
直腸がんの手術は骨盤内に位置しているため非常に難しく、神経に囲まれているので繊細な技術が求められ、これまでの手術では約60%が排尿障害、約70%が機能障害を起こし、約30%が人工肛門を付けることになっていた。
今後は「ダビンチ」がさらに多くの部位の手術に使われるようになる可能性がある。ロボットは新規参入により性能的には進歩するだろうが、重要なのはそのロボットを自在に操れる外科医をどれだけ養成して、患者の治療のために役立たせることができるかだ。
関連記事
 「会社に行きたくない」 その不調、“男性更年期障害”かもしれない
「会社に行きたくない」 その不調、“男性更年期障害”かもしれない
「毎朝、元気がない」「やる気が出ない」「会社に行きたくない」――。それは、男性ホルモンの減少による「更年期障害」かもしれない。男性社員がホルモンマネジメントに取り組む「ホルモン部」を立ち上げたアンファーの活動から、男性ホルモンを減少させないためのポイントを探った。 「単純労働」は淘汰されない 「AIで仕事がなくなる」論のウソ
「単純労働」は淘汰されない 「AIで仕事がなくなる」論のウソ
「今後15年で今ある仕事の49%がAIによって消滅する」。野村総合研究所は2015年に衝撃的なレポートを出した。それから3年たった今、実際に起こっているのは「人手不足」である。AIによって私たちの働き方はどのように変わるのか。気鋭の雇用ジャーナリストが解き明かす。 「グーグルには売らない」 日本勢は音声翻訳で覇権を握れるか
「グーグルには売らない」 日本勢は音声翻訳で覇権を握れるか
音声翻訳の技術は向上し、2020年の東京オリンピックまでには多くの場所で手軽に使えるようになりそうだ。日本勢がグーグルやマイクロソフトに打ち勝って、音声翻訳の市場で覇権を握れるかどうかが今後のカギとなる。 「第二の松下幸之助に」 パナソニック出身のベンチャー社長が15年かけてパワードウェアを作った理由
「第二の松下幸之助に」 パナソニック出身のベンチャー社長が15年かけてパワードウェアを作った理由
パナソニックが出資するロボットベンチャーATOUNは「着るロボット」とも言われる、物流現場での負担を軽くするパワードウェア(装着型ロボット)「モデルY」の販売を今夏に開始する
Copyright © ITmedia, Inc. All Rights Reserved.
Special
PR注目記事ランキング